Nicht zuletzt die Folgen von Kriegen in Ländern, aus denen Flüchtlinge nach Deutschland kommen, haben den Anteil an Verletzungen von Gesicht und Mund durch Schuss- und Explosions-Folgen deutlich ansteigen lassen. Dies berichtete vor wenigen Wochen die wissenschaftliche Deutsche Gesellschaft für Mund-Kiefer-Gesichts-Chirurgie bei einem Parlamentarischen Abend gegenüber Vertretern aus der Politik. Von allen Schuss- und Explosionsverletzungen betreffen rund 20 bis 40 Prozent den Hals-, Kopf- und Gesichtsbereich. In den entsprechen Fachzahnarztpraxen bzw. in den spezialisierten Abteilungen der Zahnmedizinischen Kliniken werden solche Patienten von interdisziplinären Teams behandelt. Zwar gäbe es auch in Kriegsgebieten wie der Ukraine hervorragende Experten, allerdings seien diese aufgrund der Rahmenbedingungen und der erheblichen Anzahl an Patienten deutlich überlastet. Deutsche Kolleginnen und Kollegen leisten Unterstützung und können überdies auf hervorragende Behandlungsmöglichkeiten bauen. Zerstört sind bei solchen Verletzungen meist sowohl die knöchernen Strukturen als auch Muskeln, Bindegewebe und Haut. Während die Not- und Erstversorgung meist noch vor Ort im Heimatland erfolgt, übernehmen die deutschen Mund-Kiefer-Gesichtschirurgen häufig die Wiederherstellungsaufgaben. Ziel ist, dass mindestens Schlucken, Kauen und Sprechen wieder ermöglicht und auch optische Herausforderungen erfüllbar werden. Die komplexen Strukturen im Kopf und Gesicht machen eine Wiederherstellungs-Chirurgie anspruchsvoll, daher sei bei der Behandlung Teamwork aus sehr vielen Fachbereichen notwendig, darunter Zusammenarbeit mit Augenärzten, HNO-Ärzten und Neurochirurgen. Die aktuellen Erfahrungen machten deutlich, dass wehrmedizinisches Wissen ein Teil der zahn/ärztlichen Fortbildung werden müsse, so die DGMKG.
Mundhöhlenkrebs: Mundschleimhaut-Veränderungen beachten
Rund 12.000 Neuerkrankungen an Mundhöhlenkrebs gibt es jährlich in Deutschland. Diese Krebs-Form betrifft rund 2,5 % aller Krebserkrankungen hierzulande. Während früher vor allem Männer betroffen waren, weil sie zu den Rauchern zählten, holt inzwischen der Anteil rauchender Frauen auf, damit steigt auch ihr Anteil an den Mundhöhlenkrebs-Betroffenen. Insbesondere die Kombination aus einem Übermaß an Alkohol und Rauchen steigert das Krebsrisiko insgesamt, dasjenige im Mund ganz besonders. Auch eine schlechte Mundhygiene sowie chronische Gewebe-Entzündungen im Mund können die Entstehung eines Mundhöhlenkrebses fördern. Da dies und die entsprechenden Anzeichen an der Mundschleimhaut den Zahnärztinnen und Zahnärzten bekannt ist, können regelmäßige Kontrolluntersuchungen, die sich nicht auf Zähne und Zahnbett beschränken, das Auftreten eines Tumors im Mundgewebe frühzeitig erkennbar machen. Entsprechende Maßnahmen können dann eingeleitet und das Voranschreiten möglichst gestoppt werden. Wie das Patientenjournal einer Gruppe von Landeszahnärztekammern zeigt, sind regelmäßige Kontrolltermine in der Zahnarztpraxis insbesondere seitens der Patienten mit zuvor beschriebenen Verhaltensweisen oder Veranlagungen mehr als sinnvoll: Dabei können nicht nur schwerwiegende Fehlentwicklung wie die Entstehung eines Tumors entdeckt und gestoppt werden, sondern auch weitere Mundgesundheitsstörungen, die – wie bei einer Parodontitis – in fortgeschrittenem Stadium Folgen auf die Allgemeingesundheit wie Herzinfarkt und Schlaganfall haben können.
Schwindel: Können die Zähne schuld sein?
Fast jeder Mensch hat manchmal Momente, wo einem schwindlig zumute ist – manche Menschen haben allerdings sehr viele solcher Momente oder einen Dauerzustand, der das Leben sehr belastet. Wer beispielsweise unter Morbus Menière leidet (einer Ansammlung von Flüssigkeit im Innenohr und damit verbundenem erhöhten Druck), kämpft mit wiederkehrenden Schwindelanfällen, Hörverlusten und Hörstörungen wie Tinnitus. Was einen Morbus Menière auslöst, ist bisher nicht erkannt. Zu den Risiko-Aspekten, die das Auftreten einer solchen Gehörstörung auslösen oder besser: die bei Vorhandensein einer Grundstörung eine Verstärkung verursachen können, gehört eine nicht ausreichende Mundgesundheit. Wie eine koreanische Studie an über 2 Millionen Erwachsenen, die kürzlich in einer zahnärztlichen Fachzeitschrift vorgestellt wurde, zeigte, gibt es einen deutlichen Zusammenhang zwischen fehlenden Zähnen und der Entwicklung eines Morbus Menière. Die Probanden wurden über einen Zeitraum von über 16 Jahren beobachtet, um die Entwicklung vielfältiger Erkrankungen zu beobachten. Auch der Umkehrschluss war signifikant: Menschen mit guter Mundgesundheit und wenig Zahnverlust und keiner Zahnbettinfektion (Parodontitis) zeigten erheblich weniger Belastungen Schwindel und Gehör-Schädigungen. Insbesondere das Vorhandensein einer Parodontitis erwies sich als Risiko für Morbus Menière – zumal wenn jüngere Menschen unter der Zahnbett-Infektion leiden und bei Menschen mit einem besonders niedrigen Körpergewicht.
MIH: unterschiedliche Behandlungsansätze
Ein anhaltendes Thema in der Zahnmedizin in Wissenschaft und Praxis ist die MIH, die Molaren-Inzisiven-Hypomineralisation, auch bekannt unter dem landläufigen Namen „Kreidezähne“. Aktuelle Studien zeigen, dass inzwischen eins von vier Kindern (Altersgruppe der Zwölfjährigen) von dieser Zahnschmelz-Entwicklungsstörung an mindestens einem Zahn betroffen ist. MIH-gestörte Zähne zeigen manchmal nur Verfärbungen, in anderen Fällen können sie brüchig sein und hochempfindlich. Was man heute weiß, ist, dass diese Zahnbildungsstörung meist kurz vor der Geburt beginnt oder sich in den ersten Lebensjahren entwickelt. Als vermutlich verantwortlich für diese Störung der Schmelzentwicklung (in der Regel bei den bleibenden Zähnen) gelten derzeit viele verschiedene Faktoren von häufigen Erkrankungen in den ersten Lebensjahren über problematische Entwicklungen im letzten Schwangerschaftsmonat bis hin zu Kontakten mit Chemikalien wie Bisphenol-A oder auch ein Mangel an Vitamin D. Die Ursachenforschung ist aber bei weitem noch nicht abgeschlossen und wird an vielen Universitäten intensiv fortgeführt. Wie Prof. Dr. Katrin Bekes, Leiterin der Kinderzahnmedizin der Universität Wien, in einem Interview mit einer dentalen Fachzeitschrift berichtete, gibt es nach derzeitigem Wissen nicht nur keine eindeutige Ursache für eine MIH, sondern auch keine eindeutige Behandlungsvorgabe: Welchen Weg die Zahnarztpraxis in Therapie und Begleitung des betroffenen Kindes wählt, ist einzig abhängig vom Schweregrad der Störung und den entsprechend zur Verfügung stehenden Möglichkeiten. Die Bandbreite reicht von besonders intensiver Prophylaxe allein und Versiegelung der betroffenen Bereiche über partiellen Zahnersatz bis hin zur Extraktion der betroffenen Zähne. Ohne ein ausgeklügeltes individuelles Präventionskonzept gehe es aber nicht, so die Wiener Professorin, nur so könne ein Voranschreiten der Zahnzerstörung eingedämmt oder verhindert werden.
Spazierengehen: auch gut für die Mundgesundheit
Dass im Körper (weitgehend) alles mit allem zusammenhängt, ist keine neue Erkenntnis. Längst haben auch viele Patienten verinnerlicht, dass beispielsweise Zahnfehlstellungen in Verbindung zu Körperfehlbelastungen an anderer Stelle stehen können. Unterschiedliche Beinlängen können (müssen aber nicht) über dadurch verursachte Haltungs-Verschiebungen der Wirbelsäule und der Muskulatur zu einer Fehlposition von Kieferknochen und Mundmuskulatur führen, auch umgekehrt sind mögliche Zusammenhänge bekannt. Insofern wundert es auf den zweiten Blick auch nicht wirklich, wenn Spazierengehen als gesundheitsförderlich auch für die Mundregion erachtet wird. Im Fokus steht hier die Wirkung von Spaziergängen gemäß orthopädischer Haltungsempfehlungen, die für einen geraden Rücken und eine stabile Rückenmuskulatur sorgen. Diese wiederum sind eine gesunde Stütze für den Hals und den Kopf und damit die Mund-/Kieferregion. Wichtig ist die Regelmäßigkeit, sagen die Orthopäden, und empfehlen aufgrund der erhöhten Sauerstoff-Sättigung der stützenden Rückenmuskulatur ein zügiges Gehen. Wer Bedarf eher nach Verbesserung seiner aufrechten Haltung hat, dem empfehlen die Orthopäden Nordic Walking und den Einsatz entsprechender Stöcke, die die Balance fordern und fördern. Wer bereits Beschwerden hat, sollte allerdings vorab einen Arzt konsultieren, um die Beschwerden nicht zu verschlimmern.
Mundhygiene: Gespräch mit einer Zahnbürste
Eine hübsche Idee hatte kürzlich die „Apotheken Umschau“: Um das Thema Mundhygiene interessanter zu machen, veröffentlichte sie keinen Sachbericht, sondern ein „Gespräch mit einer Zahnbürste“. „Vorm Zahnwurm schütze ich nicht“, wird die fiktive Zahnbürste zitiert. In dem Interview macht sie auch deutlich, dass sie zweimal täglich benutzt werden möchte – und nicht ersetzbar ist durch ein Zahnpflegekaugummi. Und: Dass sie (und ihre Nachfolger) spätestens vom ersten Baby-Zahn an zum ganzen Leben dazugehört, jeweils altersgemäß geformt und mit altersgemäßer Zahnpasta für den erhöhten Reinigungseffekt und Zahnschutz. Zahnschutz ist eine ihrer Kernaufgaben, sagt die Zahnbürste, und erinnert daran, dass heute eigentlich jeder wissen sollte und vermutlich auch weiß, dass die Löcher im Zahn nicht von einem Zahnwurm kommen. So abwegig sei das mittelalterliche Wissen aber gar nicht gewesen, immerhin gebe es auch einen Holzwurm, der Löcher in Holz fresse. Dennoch sei nicht zuletzt seit Hildegard von Bingen (12. Jahrhundert) beobachtet worden, dass Löcher in den Zähnen in ungepflegten Mündern besonders häufig und ausgeprägt vorkommen – da fühle sich der Zahnwurm wohl besonders wohl, dachte man. Heute weiß man, dass zwar auch die Biologie an den Zahnlöchern beteiligt ist – aber nicht über einen Wurm, sondern über erhebliche kleinere „Tiere“: mikroskopisch kleine Bakterien, die sich von den Zahnbelägen ernähren und als Stoffwechselprodukt eine Säure ausscheiden, die die Zahnoberfläche auflöst. Wert legt die Zahnbürste laut Interview darauf, angemessen sanft und in kreisenden Bewegungen arbeiten zu dürfen – und nicht gleich nach Obst oder Kaffee eingesetzt zu werden, um die durch die Säure aufgeraute Oberfläche nicht mechanisch zu schädigen. Ein weiteres Anliegen: Sie möchte, wenn die Borsten nicht mehr kraftvoll sind, in Rente gehen und ersetzt werden. Und noch etwas ist ihr wichtig: ihr Hygiene-Partner Zahnseide gehöre bitte auch zum Programm. Sie hasst es, wenn sie alles saubergewischt hat und der Mund trotzdem „riecht“, weil noch etwas in den Zahnzwischenräumen vor sich hin fault…
Wenn Kieferknochen fehlt: Metallnetze können helfen
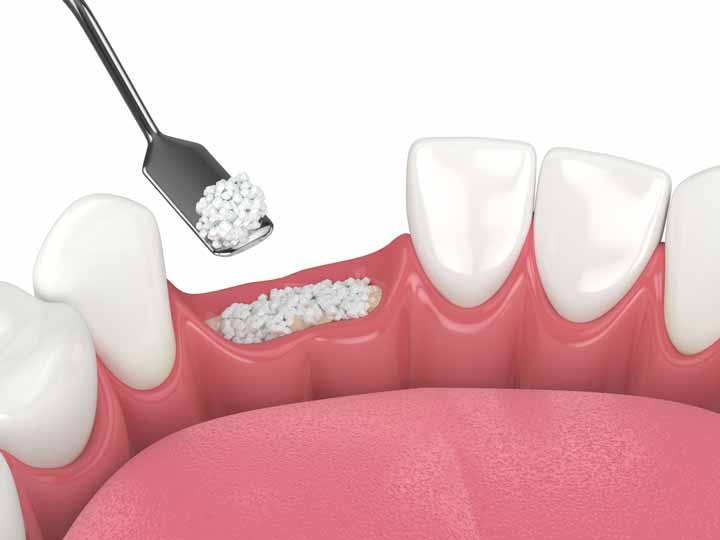
Wenn natürliche Zähne verloren gehen, ist nicht selten auch der Kieferknochen beeinträchtigt. Er hat sich zurückgebildet, ist „atrophiert“. In einer solchen Situation ist es herausfordernd, ausreichend Halt für ein geplantes Implantat – also einen Zahnwurzel-Ersatz – zu finden. In der Regel muss das verloren gegangene Knochengewebe wieder aufgebaut werden (Augmentation), um Stabilität zurückzugewinnen. Um dies zu erreichen, gibt es bereits seit vielen Jahren recht unterschiedliche Verfahren, die je nach Situation bei den Patienten angewendet werden – bei dem einen wird der verloren gegangene Kieferknochen durch einen transplantierten kleinen Knochenblock aus einer passenden Körperregion des Patienten ersetzt, bei einem anderen Patienten wird Knochenersatzmaterial gewählt, das unterschiedlicher Herkunft und Körnung sein kann. Dass es noch weitere und moderne Möglichkeiten gibt, einen atrophierten Kieferknochen wieder zu stabilisieren und zu einer guten Basis für ein Implantat zu machen, beschrieb eine Autorengruppe kürzlich in einer implantologischen Fachzeitschrift: Die deutschen Wissenschaftler nutzten ein Netz aus Titan, eine Art mechanisches Gerüst, das mit einem Mix aus körpereigenem und körperfremdem Knochenersatzmaterial gefüllt wurde. Das „Netz“ wurde per Computer-Unterstützung maßgeschneidert für die geplante Stelle im Mund. Das war eine Weiterentwicklung des bisherigen Einsatzes solcher Netze und erspart, da bereits im Vorfeld individualisiert, den notwendigen Zuschnitt vorgefertigter Titan-Netze während des Eingriffs. Das durchaus anspruchsvolle Verfahren erfordert hohe Expertise und leistungsfähige Technik und ist sicher kein Vorgehen für einen großen Teil der Implantatpatienten, aber ein Erfahrungsbaustein, wenn es für herkömmliche Augmentationen zu herausfordernd wird.
Elektrisch Zähneputzen: Wie geht das?
Bei der Auswahl elektrischer Zahnbürsten hat sich im Laufe der letzten Jahre vieles getan: Das Angebot an Systemen ist deutlich gestiegen. Es gibt sowohl Produkte, die rotierend putzen, als auch solche, die Schall (oder Ultraschall) für die Zahnreinigung nutzen. Die Putztechniken sind entsprechend unterschiedlich. „Die“ elektrische Zahnbürste gibt es also nicht, sagt der Mundgesundheits-Informationsdienst proDente im April in einer Patienteninformation. Und ergänzte: So unterschiedlich wie die Arbeitsweise der beiden Systeme ist auch deren Anwendung – und falsches Vorgehen kann zu Verletzungen von Zähnen und Zahnfleisch führen. Diejenigen mit den oszillierend-rotierenden zumeist runden Bürstenköpfen müssen wie die Handzahnbürste um alle Seiten der Zähne geführt werden. Die sogenannten schallaktiven Produkte, meist mit länglichem Kopf, sind einfacher in der Anwendung: Sie werden so angewinkelt angesetzt, dass die Hälfte der Borsten das Zahnfleisch bedeckt, dann wird mit „federnden“ Bewegungen Richtung Zahn die vom Schall vorgelösten Beläge und Speisereste weggewischt. Ultraschallzahnbüsten, so proDente, schaffen meist, sagen klinische Studien, kaum mehr als die Handzahnbürsten. Was aber für beide Systeme (und auch die Handzahnbürste) gilt: Die Putzdauer muss ausreichend sein – und es sollte eine fluoridhaltige Zahnpasta verwendet werden. Um sicher zu gehen, dass man alle Bereiche im Mund sauber bekommen hat, hilft eine Färbetablette für Zahnbelag. Je nach individueller Zahnstellung oder auch Handhaltung der „Elektrischen“ werden manche Bereiche in der Zahnreihe besser und andere schlechter oder überhaupt nicht erreicht. Hier hilft die Anfärbung der Restbeläge und das entsprechende Training, diese zu entfernen. Ist dass erreicht, weiß an, was an der Führung der Zahnbürste geändert werden muss. Wie bei der Handzahnbürste verschleißen mit der Zeit auch die Borstenköpfe aller Elektrischen – rund alle drei Monate ist ein Wechsel angebracht, empfiehlt proDente.
Seltene Erkrankungen: Auch der Mund ist beteiligt
Die sogenannten seltenen Erkrankungen, die genaugenommen alles andere als selten sind (schätzungsweise 7000 bis 8000 solcher Erkrankungen sind heute bekannt, allein in Deutschland sind rund 4 Millionen Menschen betroffen), zeigen sich in etwa jedem 6. Fall auch im Mund – und sind Schwerpunkt einer entsprechenden Abteilung an der Zahnmedizinischen Fakultät der Universität München. Seit rund zehn Jahren widmen sich die Wissenschaftler und Praktiker in fachlich vielfältig und interdisziplinär aufgestellten Teams der Behandlung von Menschen mit dentalen Anomalien und weiteren Entwicklungs- und Krankheitsfolgeschäden. In einem Bericht einer orofazialen Fachzeitschrift wird deutlich, wie groß die Herausforderungen an die Behandlungs-Teams sind. Die Folgen der seltenen Erkrankungen sind meist Behinderungen auf sehr unterschiedlichen Ebenen – das können Einschränkungen körperlicher Art sein oder solche im kognitiven Bereich, manchmal stehen seelische Störungen im Fokus oder verschiedene autistische Belastungen. Entsprechend herausfordernd sind die Wege, mit diesen Patientinnen und Patienten zu kommunizieren, sie aufzuklären oder für konstruktive Mitarbeit bei der Behandlung zu gewinnen. Ein wichtiges Ziel der zahnärztlichen Begleitung dieser Patientengruppe ist die Prävention: Regelmäßige Vorsorge hilft, den erheblichen Behandlungsbedarf zu minimieren. Der Einbindung der Angehörigen kommt dabei eine entscheidende Rolle zu – gemeinsam kann für diese belasteten Patientinnen und Patienten ein zahnärztliche „Zuhause“ geschaffen werden, das sie mutig und sicherer macht, sich auf die Behandlungen vertrauensvoll einzulassen. Was sich alle Beteiligten wünschen: mehr Grundlagenforschung und die Bereitstellung ausreichender Forschungsgelder.
Zahnerhalt: die Rolle der „Grenzzonen“
Ein spannendes Thema hat sich die neue Leiterin der Abteilung Präventive und Restaurative Zahnerhaltungskunde an der Universität Halle-Wittenberg gesetzt: Prof. Dr. Kerstin Bitter widmet sich, so ein Bericht in einer Fachzeitschrift, besonders dem Bereich „Grenzzonen“. Das sind die Stellen, wo bei einer Zahnfüllung der natürliche Zahn und der Füllwerkstoff zusammenkommen. Dieser sensible Bereich ist deshalb so wichtig, weil sich genau an dieser Kontaktstelle entscheidet, ob das Füllmaterial Halt findet im natürlichen Zahn – oder wieder herausfällt. Die Verbindungsschicht erfordert große biologische und werkstoffliche Kenntnisse, um das beste Zusammenleben der verschiedenen Materialien zu sichern. Dabei geht es, berichtet die Wissenschaftlerin, auch um Mikroorganismen und ihr Verhalten in der Füllungsbehandlung. Um in diesem Mikro-Bereich von Zahn und Füllung forschen zu können, werden auch Synchroton-Teilchenbeschleuniger sowie Technik wie die hochmoderne Röntgenmikrotomografie eingesetzt. Die Erkenntnisse rund um die Mikrobiologie sind auch relevant für weitergehendes Wissen zum mikrobiellen Geschehen im Zahn-Wurzelkanal und liefern für die endodontische Diagnose und Therapie (Wurzelbehandlung) weitere Anhaltspunkte zur Optimierung des Verfahrens. Intensive interdisziplinäre Zusammenarbeit ist dabei Grundlage von Wissenschaft und Forschung.